DIAGNOSTYKA I LECZENIE SCHORZEŃ UKŁADU POKARMOWEGO:
Choroby przełyku:
- choroba refluksowa przełyku (GERD)
- eozynofilowe zapalenie przełyku
- grzybica przełyku
- choroby czynnościowe przełyku
Choroby żołądka i dwunastnicy:
- dyspepsja
- zapalenie błony śluzowej żołądka i dwunastnicy, w tym wywołane przez Helicobacter pylori
- choroba wrzodowa żołądka i dwunastnicy
- polipy żołądka
Choroby jelita cienkiego:
- choroba trzewna (celiakia)
- zaburzenia wchłaniania i trawienia
- zespół rozrostu bakteryjnego jelita cienkiego (SIBO)
Choroby jelita grubego:
- zespół jelita drażliwego (IBS)
- wrzodziejące zapalenie jelita grubego
- choroba Leśniowskiego i Crohna
- mikroskopowe zapalenia jelita grubego
- choroba uchyłkowa
- polipy jelita grubego
- guzki krwawnicze
- zaparcia idiopatyczne
- rzekomobłoniaste zapalenie jelit
- biegunki
- choroby pasożytnicze przewodu pokarmowego
Choroby trzustki:
- ostre i przewlekłe zapalenie trzustki
- torbiele trzustki
Choroby pęcherzyka żółciowego i dróg żółciowych:
- pierwotne stwardniające zapalenie dróg żółciowych (PSC)
- kamica żółciowa
Choroby wątroby:
- marskość wątroby
- alkoholowe i niealkoholowe stłuszczenie wątroby
- polekowe uszkodzenia wątroby
- autoimmunologiczne zapalenie wątroby (AIH)
- pierwotne zapalenie dróg żółciowych (PBC)
Ponadto leczenie schorzeń internistycznych, m.in.:
- nadciśnienie tętnicze
- choroba niedokrwienna serca
- niewydolność serca
- zaburzenia gospodarki lipidowej
- cukrzyca
- choroby płuc
- infekcje układu moczowego
- anemia
Gabinet posiada umowę z Narodowym Funduszem Zdrowia na wystawianie recept na leki refundowane oraz możliwość wystawienia zwolnienia lekarskiego (ZUS-ZLA)
Gastrolog Tarnów lek. Paweł Kumor w ramach Indywidualnej Specjalistycznej Praktyki Lekarskiej jako specjalista chorób wewnętrznych oraz specjalista gastroenterolog zajmuje się diagnostyką i leczeniem m.in.
schorzeń układu pokarmowego.
choroby przełyku, choroby żołądka i dwunastnicy, wrzody, choroby jelita cienkiego i grubego,choroby wątroby, choroby pęcherzyka i dróg żółciowych, kamienie nerkowe, choroby trzustki
Jednymi z najczęściej występujących schorzeń, wśród pacjentów Tarnowa oraz okolic, uskarżających się na nieprawidłowości działania układu pokarmowego są:
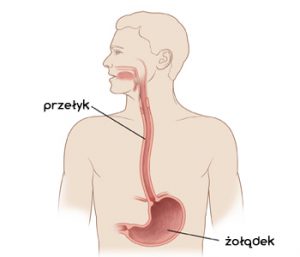 Choroba przełyku:
Choroba przełyku:
Choroby przełyku i ich objawy
Przełyk ma bardzo prostą budowę, ale mimo to narażony jest na wiele potencjalnych chorób. Najczęstszą z nich jest refluks, do którego dochodzi przez nieprawidłowe działanie zwieracza dolnego przełyku. Zbyt słabe skurcze powodują, że kwaśna treść pokarmowa wraca z żołądka do przełyku, podrażniając jego błonę. Może to doprowadzić do przewlekłego stanu zapalnego, a w konsekwencji do zwężenia przełyku. W zaostrzonych przypadkach refluks może prowadzić do choroby wrzodowej.
Objawami refluksu są:
uczucie cofania się pokarmu, pieczenie (zgaga) i ból odczuwany w klatce piersiowej. Jeżeli wystąpią przy tym zaburzenia połykania, ból odczuwany przy połykaniu pokarmów, utrata masy ciała i krwawienie z przełyku, konieczna jest natychmiastowa konsultacja z lekarzem i szczegółowa diagnostyka. Cierpiący na refluks mogą odczuwać też nietypowe objawy jak: suchy kaszel, chrypka, ból w klatce piersiowej lub uczucie ściśniętego gardła. Ryzyko pojawienia się choroby refluksowej przełyku wzrasta z wiekiem i występuje równie często u kobiet, jak i u mężczyzn.
Kolejną chorobą przełyku jest nowotwór, który niemal w 90% przypadków stanowi typ płaskonabłonkowy i niemal całkowicie związany jest z niezdrowym trybem życia. Dotyka głównie mężczyzn po 45 roku życia, a zwłaszcza palaczy i osób nadużywających alkoholu i często spożywających pikantne potrawy. Mogą do niego również prowadzić: utrzymujący się niedobór witamin, przewlekła i nieleczona choroba refluksowa, achalazja (zaburzenia połykania) i uchyłki (uwypuklenia ściany przełyku). Jest to nowotwór, który bardzo długo rozwija się bezobjawowo, przez co jego leczenie jest utrudnione i wiąże się z ryzykiem operacji usunięcia części przełyku.
- choroba refluksowa przełyku (GERD)
- eozynofilowe zapalenie przełyku
- grzybica przełyku
- choroby czynnościowe przełyku
Choroba żołądka i dwunastnicy:
Choroba wrzodowa żołądka i dwunastnicy, potocznie określana jako wrzody żołądka i dwunastnicy to cykliczne pojawianie się trawiennych wrzodów w żołądku lub dwunastnicy. Wrzód trawienny to ograniczony ubytek błony śluzowej, któremu towarzyszy naciek zapalny i martwica. Najczęściej wrzody trawienne powstają w opuszce dwunastnicy i żołądku, rzadziej w dolnej części przełyku i pętli dwunastnicy.
Zapalenie błony śluzowej żołądka to poważna choroba, która ma duży wpływ na codzienne życie. Nie można lekceważyć jej objawów. Nieleczone zapalenie może doprowadzić do niebezpiecznych powikłań. Dobrana prawidłowo terapia całkowicie eliminuje niekorzystne objawy choroby.
Zapalenia żołądka i dwunastnicy bywają określane jako nieżyty lub katary żołądka. Mogą one przebiegać z bezkwaśnością, niedokwaśnością, nadkwaśnością lub kwaśnością prawidłową soku żołądkowego. Zaburzenia powstają z powodu błędów dietetycznych, spożycia pokarmów zakażonych np. gronkowcem lub zawierających toksyny, takie jak: jady bakterii, metabolity grzybów i pleśni, toksyczne związki chemiczne. Zapalenie żołądka mogą powodować również leki, a rozwojowi zapalenia sprzyja nadużywanie nikotyny.
Przypomnijmy, że dwunastnica jest pierwszą wychodzącą z żołądka częścią jelita cienkiego. Większość wrzodów trawiennych powstaje właśnie w dwunastnicy. O chorobie wrzodowej mówimy wtedy, kiedy wrzody powodują dolegliwości lub powikłania. Choroba wrzodowa może występować w każdym wieku, nawet u małych dzieci.
 Wrzody – objawy choroby
Wrzody – objawy choroby
Niektórzy ludzie mają wrzody nic o tym nie wiedząc, ponieważ nie odczuwają żadnych dolegliwości. Jeśli już występują, to zwykle przybierają postać bólów głodowych lub uczucia palenia i pieczenia, które chory odczuwa najczęściej w środkowym nadbrzuszu powyżej pępka. Bóle pojawiają się zwykle pomiędzy posiłkami lub w środku nocy. Charakterystyczne dla owrzodzenia dwunastnicy jest ustępowanie lub zmniejszenie się dolegliwości po spożyciu niewielkiego posiłku. Jeśli wrzód położony jest na tylnej ścianie dwunastnicy, to ból może pojawiać się z tyłu, w okolicy kręgosłupa piersiowego. Choroba wrzodowa bywa też czasem przyczyną przykrego uczucia \”pełności\” lub rozpierania po posiłkach, a nawet wymiotów.
Polipy wyglądem początkowo mogą przypominać nowotwór taki jak np. tętniak. Gdy polipy ulegną owrzodzeniu niezbędne jest wykonanie operacji. Ruchy perystaltyczne i przesuwanie się treści pokarmowej mogą drażnić bezpośrednio powierzchnię polipa lub całą jego masę przez ocieranie i pociąganie wzdłuż szypuły. Polipy często można dopiero wykryć po wykonaniu badania kolonoskopowewgo. W diagnostyce stosowane są badania endoskopowe. Pozwalają one na stwierdzenie obecności polipa w przewodzie pokarmowym. Usunięcie takiego guzka następuje wtedy za pomocą elektrokoagulacji.
- dyspepsja (złe trawienie), jest to zespół objawów polegających na występowaniu więcej niż jednej z następujących dolegliwości: po posiłkowego uczucia pełności, wczesnego uczucia sytości, bólu lub uczucia pieczenia w nadbrzuszu.
- zapalenie błony śluzowej żołądka i dwunastnicy, w tym wywołane przez Helicobacter pylori
- choroba wrzodowa żołądka i dwunastnicy
- polipy żołądka
 Choroby jelit
Choroby jelit
zwane również chorobami dolnego odcinka przewodu pokarmowego, ze względu na różną budowę i stosunki anatomiczne, różnice czynnościowe zadań oraz pewne odmienności objawów stanów chorobowych, dzielimy na: choroby jelita cienkiego, choroby jelita grubego. Choroby zapalne jelit dają głównie dolegliwości ze strony przewodu pokarmowego, ale towarzyszą im bardzo poważne i przykre powikłania pod postacią przetok skórnych okołoodbytniczych, ropni czy też przetok pomiędzy pętlami jelitowymi oraz szereg innych. Ból jelita grubego promieniuje zwykle wzdłuż jego anatomicznej lokalizacji, tzn. wzdłuż obwodu jamy brzusznej. Ma też dość wyraźny związek zależności z oddawaniem stolca lub nadmiernym odchodzeniem gazów. W bólu powstałym w jelicie cienkim nie stwierdza się przeważnie związku z wypróżnieniem, lecz raczej zależność czasową przyjęcia pokarmów z bólem późnym, w 2-3 godziny po jedzeniu.
Objawy choroby jelit
- ból skurczowy
- uczucie gniecenia, pieczenia lub wzdęcia w jamie brzusznej
- uczucie niesmaku
- nudności, a nawet niekiedy wymioty
- przelewania, szmery i tzw. kruczenie jelitowe
- zaburzenia w oddawaniu gazów i stolca (zarówno co do ich ilości, jak i jakości)
- stany podgorączkowe, lub nawet wysoka gorączka itd
Choroby jelita cienkiego:
| Choroby jelita grubego:
|
 Choroby trzustki:
Choroby trzustki:
Trzustka jest gruczołem, który spełnia w naszym organizmie bardzo ważną rolę. Po pierwsze, odpowiada za wydzielanie hormonów wpływających na proces przemiany węglowodanów. Po drugie, dzięki produkowanemu przez nią sokowi trzustkowemu jest możliwe trawienie takich substancji odżywczych, jak m.in. białka i tłuszcze. Ze względu na pełnione funkcje, choroby trzustki mogą dotyczyć jej części wewnątrzwydzielniczej, zewnątrzwydzielniczej lub obu jednocześnie. Choroby obejmujące cały narząd wywodzą się pierwotnie z przewlekłego upośledzenia czynności zewnątrzwydzielniczej, co wpływa na rozwój dysfunkcji wewnątrzwydzielniczej, nigdy na odwrót. Ostre zapalenie trzustki (OZT) Jest to choroba rozwijająca się w niezmienionym narządzie. Bezpośrednią przyczyną OZT jest przedwczesna aktywacja enzymów proteolitycznych w komórkach, co prowadzi do trawienia białek budujących trzustkę i narządy sąsiadujące.
Objawy chorej trzustki
Ból pojawia się wgórnej części brzucha oraz za żołądkiem. Problemy z trzustką sygnalizuje tylko palący ból, który pojawia się tylko i wyłącznie po lewej stronie ciała i pod żebrami. Ból staje się wyraźniejszy od razu po jedzeniu lub piciu. Jest nawet bardziej odczuwalny po spożyciu produktów bogatych w tłuszcze. Ból może rozpocząć się następnego dnia po zjedzeniu posiłku, może utrzymywać się przez kilka dni i nasilać się. Staje się bardziej intensywny, podczas leżenia na wznak.Trzustka jest wtedy ściśnięta, a ból bardziej dotkliwy. Ból promieniuje z tyłu pleców lub z tyłu, po lewej łopatce.
Przewlekłe zapalenie trzustki rozpoznaje się przeważnie na podstawie badań obrazowych, w tym USG czy badania radiologicznego jamy brzusznej. Przydatna bywa tomografia komputerowa, endosonografia endoskopowa czy rezonans magnetyczny.
- ostre i przewlekłe zapalenie trzustki
- torbiele trzustki
 Choroby pęcherzyka żółciowego i dróg żółciowych:
Choroby pęcherzyka żółciowego i dróg żółciowych:
Choroby dróg żółciowych mogą mieć związek z układem żółciowym jako całością (pęcherzyk żółciowy, drogi żółciowe śródwątrobowe, przewód żółciowy wspólny), albo mogą dotyczyć jego wybranych części. Zaburzenia ruchowe dróg żółciowych zwykle występują w charakterze zapalnym lub kamiczym. Najczęstszymi objawami tej dolegliwości są:
- dolegliwości bólowe zlokalizowane w prawym podżebrzu,
- ból o charakterze ostrym, ujawniający się w stresowych sytuacjach lub po spożyciu tłustych/pikantnych pokarmów. Występuje on na skutek desynchronizacji skurczów pęcherzyka żółciowego i rozluźnienia zwieraczy,
- stany depresyjne, spadek energii,
- wymioty, nudności,
- uczucie gorzkiego posmaku w ustach (szczególnie rano), pojawia się z powodu wstecznego przepływu żółci od dwunastnicy do żołądka, a kolejno do przełyku.
- nieświeży oddech na skutek wstecznego przepływu żółci w żołądku i przełyku,
- biegunka, zaparcia,
- utrata łaknienia,
- problemy ze snem,
- obniżone libido,
- zaburzenia miesiączkowania,
- ogólne złe samopoczucie.
Choroby dróg żółciowych mogą dotyczyć całości przewodu lub którejś z jego części. Jednym z najczęstszych schorzeń dotykających drogi żółciowe jest kamica żółciowa. Kamica żółciowa polega na wytwarzaniu się kamieni albo w pęcherzyku żółciowym, albo w całym drogach żółciowych. Kamica może skutkować wieloma powikłaniami – zapaleniem pęcherzyka żółciowego lub dróg żółciowych, ostrym zapaleniem trzustki, przetokami pęcherzowo-jelitowymi, krwawieniem.
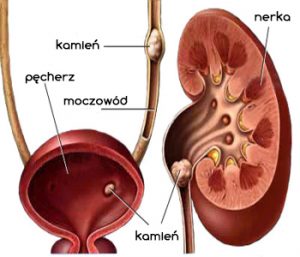 Objawy kamicy żółciowej to:
Objawy kamicy żółciowej to:
- ostry ból pod prawym żebrem (może promieniować do łopatki)
- żółtaczka mechaniczna (przy zatkaniu dróg żółciowych)
- gorączka, dreszcze,
- obniżony apetyt
- nudności, wymioty, po których następuje chwilowa ulga.
Zapalenie dróg żółciowych
Polega na utrudnionym odpływie żółci z pęcherzyka żółciowego. Może spowodować kamicę dróg żółciowych lub być jej przyczyną. Objawy są podobne do symptomów kamicy żółciowej. W przebiegu zapalenia pęcherzyka żółciowego z powodu kamieni żółciowych blokuje się odpływ żółci. Ostre zapalenie pęcherzyka żółciowego to częste następstwo kamicy żółciowej. Inne przyczyny ostrego zapalenia pęcherzyka żółciowego to sepsa, rozległe poparzenia, operacje i poważne urazy. Objawy ostrego zapalenia pęcherzykowego to:
- ból pod prawym żebrem (często promieniujący do prawej łopatki)
- ciężki stan ogólny
- gorączka, dreszcze
- wymioty
- bolesny pęcherzyk żółciowy
- przyspieszone tętno i oddech.
Przewlekłe zapalenie pęcherzyka żółciowego charakteryzuje się przede wszystkim bólem w prawym podżebrzu, który może promieniować do prawej łopatki, a także napadami kolki.
Do chorób dróg żółciowych należą także:
WODNIAK – powiększony, ale niebolesny pęcherzyk żółciowy, który tworzy się w wyniku blokady przewodu pęcherzykowego,
ROPNIAK – powiększony i bolesny pęcherzyk ze zgromadzonym w środku płynem powodujący zakażenie,
PERFORACJA (pęknięcie, przedziurawienie) pęcherzyka żółciowego – wymaga natychmiastowej hospitalizacji, powoduje przetokę do przewodu pokarmowego, może skutkować zapaleniem otrzewnej i niedrożnością jelit,
choroba CAROLEGO – dziedziczna dolegliwość, przez którą powstają torbiele dróg żółciowych; w jej wyniku dochodzi do rozwoju marskości wątroby i nadciśnienia wrotnego,
pierwotne stwardniające zapalenie dróg żółciowych – przewlekłe schorzenie o słabo poznanych przyczynach, które skutkuje uszkodzeniem dróg żółciowych.
- pierwotne stwardniające zapalenie dróg żółciowych (PSC)
- kamica żółciowa
 Choroby wątroby:
Choroby wątroby:
Jest wiele metod diagnozowania schorzeń wątroby – od prostych badań biochemicznych krwi, które powinno się wykonywać profilaktycznie, po bardziej zaawansowane i obciążające pacjenta, jak laparoskopia, tomografia komputerowa, scyntygrafia, arteriografia czy biopsja wątroby.
Laparoskopia wątroby badanie jest przeprowadzane za pomocą laparoskopu – rurki z niewielką kamerą oraz źródłem światła. Laparoskop wprowadzany jest do ciała poprzez małe nacięcie w powłokach skórnych, a następnie przesuwany w stronę wątroby. Badanie to jest najdokładniejszą formą badania wątroby, ponieważ umożliwia jej makroskopową ocenę.
Do chorób wątroby zaliczamy:
- marskość wątroby
- alkoholowe i niealkoholowe stłuszczenie wątroby
- polekowe uszkodzenia wątroby
- autoimmunologiczne zapalenie wątroby (AIH)
- pierwotne zapalenie dróg żółciowych (PBC)
Dr Paweł Kumor jako specjalista chorób wewnętrznych w Tarnów, zajmuje się ponadto leczeniem schorzeń internistycznych, m.in.:
- nadciśnienie tętnicze
- choroba niedokrwienna serca
- niewydolność serca
- zaburzenia gospodarki lipidowej
- cukrzyca
- choroby płuc
- infekcje układu moczowego
- anemia
Gabinet posiada umowę z Narodowym Funduszem Zdrowia na wystawianie recept na leki refundowane oraz możliwość wystawienia zwolnienia lekarskiego (ZUS-ZLA)
Układ Pokarmowy – diagnostyka i leczenie schorzeń:
- choroby przełyku (m.in. choroba refluksowa przełyku, eozynofilowe zapalenie przełyku)
- choroby żołądka i dwunastnicy (m.in. choroba wrzodowa, infekcja H. pylori, dyspepsja czynnościowa)
- choroby jelita cienkiego i grubego (m.in. zaburzenia wchłaniania, zespół jelita drażliwego, choroba trzewna (celiakia), zespół rozrostu bakteryjnego jelita cienkiego (SIBO), wrzodziejące zapalenie jelita grubego, choroba Leśniowskiego-Crohna, mikroskopowe zapalenie jelita grubego, polipy jelita grubego, choroba uchyłkowa, guzki krwawnicze, zaparcia, biegunka)
- choroby wątroby (m.in. marskość wątroby, alkoholowe i niealkoholowe stłuszczenie wątroby, autoimmunologiczne zapalenie wątroby (AIH), pierwotne zapalenie dróg żółciowych (PBC), polekowe uszkodzenia wątroby)
- choroby pęcherzyka i dróg żółciowych (m.in. pierwotne stwardniające zapalenie dróg żółciowych (PSC), kamica żółciowa pęcherzykowa i przewodowa)
- choroby trzustki (m.in. przewlekłe zapalenie trzustki, torbiele trzustki)
Ponadto leczenie:
- nadciśnienia tętniczego, choroby niedokrwiennej serca, niewydolności serca, zaburzeń gospodarki lipidowej, cukrzycy, chorób płuc, infekcji układu moczowego, dolegliwości bólowych kręgosłupa, dny moczanowej, anemii
KOLONOSKOPIA GASTROSKOPIA TARNÓW
Gabinet gastroskopii Tarnów wykonuje:
GASTROSKOPIA
Jest badaniem diagnostycznym, które umożliwia dokładną ocenę błony śluzowej górnego odcinka przewodu pokarmowego. Polega na wprowadzeniu giętkiego aparatu przez jamę ustną do przełyku, żołądka i dwunastnicy. W trakcie badania jest możliwość pobrania wycinków błony śluzowej do badania histopatologicznego oraz na test urazowy w kierunku infekcji Helicobacter pylori
Wskazania do gastroskopii diagnostycznej:
- objawy dyspeptyczne utrzymujące się pomimo próby leczenia u chorych po 45 r.ż.
- objawy dyspeptyczne, którym towarzyszy brak apetytu lub niezamierzona utrata masy ciała (niezależnie od wieku chorego)
- dysfagia oraz odynofagia
- nawracające nudności i wymioty o niewyjaśnionej etiologii
- objawy choroby refluskowej przełyku, które utrzymują się długotrwale lub nawracają pomimo właściwego leczenia
- wyczuwalny palpacyjnie guz w jamie brzusznej
- podejrzenie krwawienia z górnego odcinka przewodu pokarmowego (dodatni wynik testu na krew utajoną w kale, anemia z niedoboru żelaza, smoliste stolce, fusowate wymioty)
- podejrzenie choroby trzewnej (pobranie wycinków z dwunastnicy do badania histopatologicznego)
GASTROSKOPIA TARNÓW jak się przygotować!!! Pobież PLIK PDF
Szanowni Państwo, w trosce o należyte przygotowanie do badania prosimy o uważne przeczytanie poniższych informacji i zaleceń.
1. Jeżeli badanie odbędzie się do południa, w dniu badania, aż do chwili jego wykonania ZABRANIA SIĘ przyjmowania jakichkolwiek posiłków i picia płynów. Jeżeli badanie odbywa się w godzinach popołudniowych – na śniadanie należy zjeść kisiel lub galaretkę, popijając słabą herbatą lub wodą. Później do czasu badania pozostać na czczo.
2. Osoby z chorobami wymagającymi stałego, regularnego przyjmowania leków (np. na nadciśnienie tętnicze, choroby serca, padaczkę i inne) w dniu badania powinny zażyć poranną dawkę leku popijając niewielką ilością wody.
3. Osoby chorujące na cukrzycę powinny skonsultować z lekarzem sposób przygotowania do badania oraz poinformować o cukrzycy rejestrację naszego ośrodka.
4. a) Osoby przyjmujące leki obniżające krzepliwość krwitakie jak: Acenocumarol, Sintrom, Ticlid powinny odstawić je TYLKO za zgodą lekarza prowadzącego, lekarz w zamian powinien przepisać heparynę drobnocząsteczkową Aspiryna, Acard, Acesan itp. Pacjent może odstawić sam na 7 dni przed badaniem.
b) Osoby przyjmujące leki na żołądek (np. Polprazol, Controloc i inne) powinny odstawić te leki na 14 dni przed badaniem.
5. Kobiety ciężarne i matki karmiące piersią powinny skonsultować z lekarzem sposób przygotowywania do badania.
6. Prosimy o przyniesienie i pokazanie lekarzowi przed badaniem posiadanej dokumentacji medycznej np. kart wypisowych z leczenia szpitalnego, opisów poprzednio wykonanych badań endoskopowych, EKG, echokardiografia itp. Pacjenci powinni dokładnie znać nazwy i dawki przyjmowanych leków lub posiadać ich spis.
7. Osoby wymagające okularów do czytania proszone są o zabranie ich ze sobą.
8. Badanie zostanie wykonane przy znieczuleniu miejscowym (zostanie znieczulona tylnia ściana gardła)
9. Wyznaczona godzina badania może ulec przesunięciu ponieważ czas trwania zabiegów jest trudny do przewidzenia.
DO PRZYJĘCIA PROSIMY ZGŁOSIĆ SIĘ Z WYMIENIONYMI DOKUMENTAMI: Dowód osobisty (w przypadku braku dowodu osobistego inny dokument potwierdzający tożsamość)
KOLONOSKOPIA
KOLONOSKOPIA – jest to badanie dolnego odcinka przewodu pokarmowego, które umożliwia ocenę całego jelita grubego oraz końcowego odcinka jelita cienkiego. W trakcie badania jest możliwość pobrania wycinków do badania histopatologicznego, a także usunięcie polipów.
Wskazania – kolonoskopia diagnostyczna:
- zmiana rytmu wypróżnień
- przewlekła biegunka o niejasnej przyczynie
- zaparcia
– podejrzenie krwawienia z dolnego odcinka przewodu pokarmowego (dodatni wynik badania kału na krew utajoną, niedokrwistość z niedoboru żelaza)
– badanie przesiewowe w zdrowej populacji w kierunku raka jelita grubego
Przygotowanie do kolonoskopii Pobierz PLIK PDF
PRZYGOTOWANIE DO BADANIA KOLONOSKOPII TARNÓW
preparatem Fortrans
Na badanie kolonoskopii Tarnów należy zgłosić się 30 min przed planowaną godziną badania z osobą towarzyszącą! Tego dnia po badaniu nie wolno prowadzić samochodu.
Na tydzień przed badaniem należy odstawić leki wpływające na krzepliwość krwi (np. Acard, Polocard, Acenocumarol, aspiryna) najlepiej pod kontrolą lekarza prowadzącego. W przypadku pobrania wycinków do badania histopatologicznego wyniki można odebrać po ok. 14 dniach roboczych tylko na podstawie opisu badania wydanego przez lekarza po badaniu.
KROK 1
Do badania kolonoskopii całe jelito powinno być prawidłowo oczyszczone, aby tak było należy zastosować odpowiednia dietę.
48 godzin przed badaniem: dieta ubogo resztkowa, lekkostrawna – ryż, makaron, bulion, chleb (bez nasion), gotowane mięso i ryby, przecedzone soki, herbata. Nie należy spożywać: owoców zawierających drobne pestki (np. winogrona, kiwi), mleka, kawy, barwiących soków (np. buraczane).
24 godziny przed badaniem: nie wolno już jeść, tylko dieta płynna – woda, herbata, przecedzony bulion, klarowane soki Osoby chorujące na cukrzycę mogą np. pić słodzone napoje bądź kisiel bez cząstek.
KROK 2
W celu dobrego oczyszczenia jelita grubego należy zastosować preparat przeczyszczający FORTRANS.
OPCJA 1`: Badanie odbywa się w godzinach porannych tj. między 7:00 a 12:00.
W dniu poprzedzającym badanie, około godziny 16:00 należy przygotować 4 litry roztworu Fortrans, rozpuszczając każdą z 4 torebek w 1 litrze niegazowanej wody. Przygotowany roztwór należy wypić w przeciągu 4-6 godzin, 1 szklanka co około 15 minut.
OPCJA 2`: Badanie odbywa się w godzinach popołudniowych tj. między 13:00 a 18:00.
W dniu poprzedzającym badanie, około godziny 18:00 należy przygotować 2 litry roztworu Fortrans, rozpuszczając 2 z 4 torebek każdą w 1 litrze niegazowanej wody. Przygotowany roztwór należy wypić w przeciągu 2 godzin, 1 szklanka co 15 minut. – W dniu badania, około 6:00 rano należy przygotować 2 litry roztworu Fortrans, rozpuszczając pozostałe 2 torebki preparatu Fortrans, każdą w 1 litrze niegazowanej wody. Przygotowany roztwór należy wypić w przeciągu 2 godzin, 1 szklanka co 15 minut. WODĘ MOŻNA PIĆ DO SAMEGO BADANIA !
W przypadku kiedy badanie wykonywane jest w znieczuleniu ogólnym w dniu badania (6 godzin przed badaniem) nie wolno już pić płynów!
PRZYGOTOWANIE DO BADANIA KOLONOSKOPII p
reparatem Citra Fleet
Na badanie kolonoskopii należy zgłosić się 30 min przed planowaną godziną badania z osobą towarzyszącą! -Tego dnia po badaniu nie wolno prowadzić samochodu.
Na tydzień przed badaniem należy odstawić leki wpływające na krzepliwość krwi (np. Acard, Polocard, Acenocumarol, aspiryna) najlepiej pod kontrolą lekarza prowadzącego.
W przypadku pobrania wycinków do badania histopatologicznego wyniki można odebrać po ok. 14 dniach roboczych tylko na podstawie opisu badania wydanego przez lekarza po badaniu.
KROK 1
Do badania kolonoskopii całe jelito powinno być prawidłowo oczyszczone, aby tak było należy zastosować odpowiednia dietę. 48 godzin przed badaniem: dieta ubogo resztkowa, lekkostrawna – ryż, makaron, bulion, chleb (bez nasion), gotowane mięso i ryby, przecedzone soki, herbata.
Nie należy spożywać: owoców zawierających drobne pestki (np. winogrona, kiwi), mleka, kawy, barwiących soków (np. buraczane).
24 godziny przed badaniem: nie wolno już jeść, tylko dieta płynna – woda, herbata, przecedzony bulion, klarowane soki Osoby chorujące na cukrzycę mogą np. pić słodzone napoje bądź kisiel bez cząstek.
KROK 2
W celu dobrego oczyszczenia jelita grubego należy zastosować preparat przeczyszczający CITRAFLEET.
OPCJA 1`: Badanie odbywa się w godzinach porannych tj. między 7:00 a 12:00. – O godzinie 15:00 dzień przed badaniem należy rozpuścić jedną saszetkę preparatu CITRAFLEET w 150ml zimnej wody, ciągle mieszając przez 2-3minuty. Roztwór należy wypić natychmiast po przygotowaniu i popić szklanką wody. – O godzinie 21:00 dzień przed badaniem należy przyjąć drugą porcję preparatu.
OPCJA 2`: Badanie odbywa się w godzinach porannych tj. między 13:00 a 18:00. – O godzinie 21:00 dzień przed badaniem należy rozpuścić jedną saszetkę preparatu CITRAFLEET w 150ml zimnej wody, ciągle mieszając przez 2-3minuty. Roztwór należy wypić natychmiast po przygotowaniu i popić szklanką wody. – O godzinie 06:00 w dzień badania należy przyjąć drugą porcję preparatu. PO KAŻDEJ Z TYCH SASZETEK NALEŻY WYPIĆ MINIMUM 2 LITRY WODY NIEGAZOWANEJ !!!! WODĘ MOŻNA PIĆ DO SAMEGO BADANIA !
W przypadku kiedy badanie wykonywane jest w znieczuleniu ogólnym w dniu badania (6 godzin przed badaniem) nie wolno już pić płynów!
Gabinet GASTROLOG TARNÓW posiada umowę z Narodowym Funduszem Zdrowia na wystawianie recept na leki refundowane oraz możliwość wystawienia zwolnienia lekarskiego (ZUS-ZLA)